Infections pendant la grossesse
- Les bons gestes d’hygiène
- Infections en cours de grossesse
- Infections urinaires
- Toxoplasmose
- Listériose
- Salmonelloses
- Rubéole
- Varicelle
- Rougeole
- Grippe
- Infection à Cytomégalovirus (CMV)
- Maladie à virus Zika
- Infections Sexuellement Transmissibles (IST)

© shayne_ch13 / Freepik
Les bons gestes d’hygiène
Se laver soigneusement les mains, régulièrement :
Lavez-vous les mains régulièrement, avec du savon, pendant au moins deux minutes et si possible en vous brossant les ongles.
- Soyez particulièrement vigilante à bien les laver après être allée aux toilettes, avoir jardiné, touché des objets souillés par de la terre ou du sable, ou touché un animal.
- N’oubliez pas de vous laver les mains après avoir manipulé des aliments crus (viande, œuf, poisson, crudités) et nettoyé le plan de travail et les ustensiles.

© jackmac34 / Pixabay
Si vous avez un chat, évitez de changer vous-même sa litière (qui doit dans l’idéal être changée tous les jours). Si vous devez le faire, portez des gants et lavez-vous bien les mains ensuite.
Bien gérer son réfrigérateur :
- Nettoyez régulièrement votre réfrigérateur à l’aide d’un détergent adapté. Rincez à l’eau claire puis désinfectez à l’eau javellisée.
- Veillez à ce que sa température soit comprise en permanence entre 0°C (haut du réfrigérateur) et 4°C (bas du réfrigérateur).
- Vérifiez les dates limites de conservation des produits et ne tardez pas à les consommer après l’ouverture.
- Emballez bien les aliments fragiles (viandes et poissons crus) et placez-les dans le haut du réfrigérateur (zone la plus froide).
- Séparez les aliments crus des aliments cuits.
- Emballez les restes (à l’aide de film étirable ou de boîtes hermétiques) et ne les conservez pas plus de deux ou trois jours.
- Laissez décongeler les aliments au réfrigérateur et non à température ambiante.
De façon générale :
- Nettoyer régulièrement le réfrigérateur.
- Ne pas conserver les aliments trop longtemps.
- Se laver souvent les mains.
Pour en savoir plus :
Voir aussi la page [Alimentation] – cliquer ici
Source : (cliquer sur l’image pour accéder au lien)
Les bons gestes d’hygiène
Infections en cours de grossesse
Au cours de la grossesse, la recherche d’une infection urinaire lors des examens mensuels est systématique. D’autres infections peuvent également faire l’objet d’une surveillance ou d’une vigilance selon le contexte : toxoplasmose, listériose, salmonelloses, rubéole, varicelle, rougeole, grippe, infection à CMV, maladie à virus Zika, IST, etc…
Source : (cliquer sur l’image pour accéder au lien)
Grossesse et maladies infectieuses

© frolicsomepl / Pixabay
Infections urinaires
Les infections urinaires (IU) sont dues à des bactéries diverses. Elles sont fréquentes pendant la grossesse en raison de la pression du bébé sur la vessie et de la stase urinaire. Il existe différents stades :
- Colonisation urinaire gravidique (généralement asymptomatique).
- Cystite gravidique.
- Pyélonéphrite aiguë gravidique (atteinte rénale).
Les symptômes qui doivent vous alerter pour consulter rapidement :
- des douleurs du bas du ventre,
- une envie fréquente d’uriner,
- des brûlures en urinant.
Selon les recommandations de la Haute Autorité de Santé (HAS) :

© Stockvault / Freepik
Dans la population générale, un dépistage systématique mensuel est réalisé par bandelette urinaire (BU) à chaque consultation à partir du 4ème mois. Si le résultat est positif (leucocytes=globules blancs ou nitrites présents), il faut faire un examen cytobactériologique des urines (ECBU).
Un ECBU est recommandé d’emblée à la première consultation de début de grossesse, ainsi qu’aux consultations des 4ème, 5ème, 6ème, 7ème, 8ème et 9ème mois pour les femmes à haut risque d’IU gravidique présentant :
- Une uropathie sous-jacente (organique ou fonctionnelle).
- Un diabète.
- Des antécédents de cystite aiguë récidivante.
L’ECBU permet d’identifier la bactérie responsable de l’infection et de tester sa sensibilité aux antibiotiques par un antibiogramme afin de choisir l’antibiotique adapté.
Sources : (cliquer sur l’image pour accéder au lien)
Anti-infectieux urinaires – Grossesse et allaitement
Comment se préparer à l’ECBU et lire ses résultats ?
© benutzer:marvin_101 / Wikimedia Commons
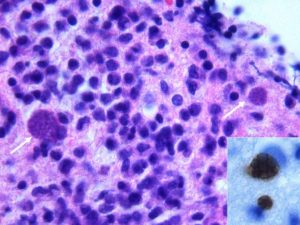
Toxoplasmose
Cette infection parasitaire due à un protozoaire Toxoplasma gondii présent naturellement dans la terre. Elle peut se contracter en consommant de la viande contaminée mal cuite ou des crudités mal lavées. Elle peut aussi être transmise par les chats.
Elle est le plus souvent asymptomatique. Mais ses complications peuvent être graves chez le fœtus (si la mère n’est pas immunisée) et les personnes fragiles.
Le dépistage de la toxoplasmose est systématique : il se fait par prise de sang (sérologie) et est généralement prescrit par le médecin ou la sage-femme, au début de la grossesse. Si vous n’êtes pas immunisée, vous aurez une prise de sang chaque mois.
La toxoplasmose congénitale :
La toxoplasmose congénitale est l’infection du fœtus par le parasite transmis par la mère. Cela suppose que la mère a été en contact avec le parasite pendant sa grossesse et qu’elle n’était pas immunisée contre cette maladie (c’est-à-dire n’a jamais été au contact du parasite avant d’être enceinte).
La principale complication trouvée chez le fœtus est la choriorétinite. C’est une inflammation de la choroïde (membrane qui tapisse l’intérieur du globe oculaire) associée à une atteint de la rétine. Elle se déclare quelquefois après la naissance de l’enfant ou même durant l’adolescence ou à l’âge adulte. La toxoplasmose congénitale peut entraîner d’autres complications graves selon le stade de la grossesse au moment de la contamination : mort in utéro, accouchement prématuré, atteinte cérébrale et séquelles neurologiques. Plus la transmission du parasite à l’enfant arrive tard durant la grossesse, moins la toxoplasmose congénitale entraîne des lésions graves.

© Koltrein / Pixabay
Prévention de la toxoplasmose : si vous n’êtes pas immunisée
- Laver soigneusement les fruits, les légumes et les herbes aromatiques afin de leur ôter tout résidu de terre, surtout s’ils sont destinés à être consommes crus.
- Évitez de manger de la viande crue ou peu cuite.
- Évitez les viandes fumées ou marinées sauf si bien cuites.
- Bien cuire la viande et le poisson.
- Éviter les contacts directs avec les objets qui pourraient être contaminés par les excréments de chats.
- Éviter le contact avec la terre.
Pour en savoir plus :
 Brochure INPES (2015) : Le guide nutrition de la grossesse – cliquer ici
Brochure INPES (2015) : Le guide nutrition de la grossesse – cliquer ici
Source : (cliquer sur l’image pour accéder au lien)
Toxoplasmose
Toxoplasmose
© Institut Pasteur
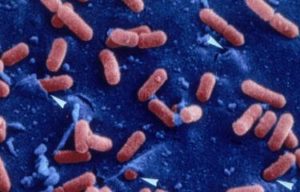
Listériose
C’est une infection provoquée par une bactérie du genre Listeria monocytogènes. Cette bactérie est sensible à la chaleur mais résiste au froid. La contamination humaine est essentiellement alimentaire.
La listériose chez la femme enceinte se traduit par une fièvre plus ou moins élevée, accompagnée de maux de tête et, parfois, de troubles digestifs (nausées, vomissements, diarrhée, etc…). Des symptômes neurologiques sont parfois présents. Le traitement nécessite la prise d’antibiotiques.
Si la maladie n’est pas traitée ou passe inaperçue chez une femme enceinte, elle peut provoquer une fausse couche, un accouchement prématuré ou une infection du nouveau-né.
Prévention de la listériose :
- Évitez de consommer des fromages à pâte molle à croute fleurie (type camembert, brie, etc…) et à croute lavée (type pont l’évêque, munster, etc…) surtout s’ils sont au lait cru, les fromages râpés industriels, enlevez la croute des fromages.
- Évitez certains produits de charcuterie notamment : rillettes, foie gras, pâtés, produits en gelée, etc… préférer les produits préemballés et les consommer rapidement après leur achat.
- Évitez la viande crue ou peu cuite, les coquillages crus, le poisson cru, les poissons fumés.
 Pour en savoir plus :
Pour en savoir plus :
Brochure INPES (2015) : Le guide nutrition de la grossesse – cliquer ici
Sources : (cliquer sur l’image pour accéder au lien)
Listériose
Listériose
© skeeze / Pixabay
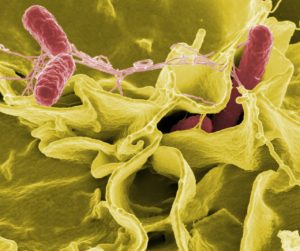
Salmonelloses
Ce sont des infections provoquées par des bactéries de la famille des Entérobactéries du genre Salmonella. La plupart de ces bactéries sont hébergées dans l’intestin des animaux vertébrés et sont le plus souvent transmises à l’homme par le biais d’aliments contaminés (la viande, particulièrement la volaille, les produits carnés, les œufs et les produits laitiers). Parfois, la contamination peut avoir pour origine un contact direct avec un animal malade ou porteur sain (exemple : les reptiles) par l’intermédiaire des mains.
Ces bactéries sont responsables, selon la souche incriminée, de gastro-entérites aiguë en Europe (fièvre, diarrhée, vomissements et douleurs abdominales) ou des fièvres typhoïdes et paratyphoïdes (Salmonella typhi et paratyphi). L’homme étant le seul réservoir de ces dernières, la contamination se fait par ingestion d’eau ou d’aliments ayant subi une contamination fécale d’origine humaine principalement dans les zones où l’hygiène est précaire (Pays en voie de développement d’Asie, d’Afrique ou d’Amérique Latine).
Prévention de la salmonellose : en plus des mesures précédentes pour la listériose
- Éviter de consommer des œufs crus ou mal cuits.
- Réaliser les préparations à base d’œufs sans cuisson le plus près possible du moment de la consommation et les conserver au frais.
Pour en savoir plus :
Brochure INPES (2015) : Le guide nutrition de la grossesse – cliquer ici
Source : (cliquer sur l’image pour accéder au lien)
Salmonellose
Salmonellose
Infections à Salmonella (non typhiques)
© Dr Erskine Palmer (CDC) / Wikimedia Commons
Rubéole
La rubéole est une maladie virale contagieuse due à un virus de la famille des Togavirus du genre Rubivirus. Il provoque de la fièvre et une éruption cutanée, mais passe fréquemment inaperçue. Elle est souvent bénigne, sauf si elle survient dans les premiers mois de grossesse chez une femme non immunisée. Dans ce cas, la rubéole est un vrai danger pour le fœtus.
Le dépistage de la rubéole est systématique : il se fait par une prise de sang (sérologie) et est généralement prescrit par le médecin ou la sage-femme, au début de la grossesse. Si vous n’êtes pas immunisée, vous aurez une prise de sang chaque mois.
Il vaut mieux prévoir avant la grossesse : il est recommandé de vérifier que vous êtes immunisée contre la rubéole si vous n’avez pas été vaccinée.
La rubéole congénitale :
La complication principale est la « rubéole congénitale », quand le virus se transmet de la mère au fœtus à travers le placenta. La contamination du fœtus peut survenir, même si l’infection chez la mère passe inaperçue.
La rubéole congénitale peut être la cause d’un retard de croissance, d’atteintes oculaires, d’une surdité, d’une paralysie des membres, de malformations cardiaques et de troubles du développement du cerveau de l’enfant à naître. Elle est d’autant plus grave qu’elle survient tôt dans la grossesse.
Les femmes enceintes non immunisées sont surveillées très régulièrement : la réalisation de sérologies, lors de la grossesse, permet de vérifier l’absence de séroconversion, c’est à dire l’absence de contamination par le virus.
En cas de primo-infection rubéolique détectée grâce aux sérologies, la femme enceinte est adressée à un centre spécialisé pour bilan complémentaire et suivi médical.
Prévention de la rubéole :
Le virus de la rubéole se transmet par l’air, lors de toux, éternuements, mouchage, contact par des mains souillées. L’homme est le seul réservoir connu de ce virus. Des mesures d’hygiène permettent de limiter sa propagation, mais la vaccination reste le meilleur moyen de se protéger contre la rubéole.
Vous souhaitez avoir un enfant ou vous êtes enceinte ? Vous n’êtes pas immunisée contre la rubéole ? Vous avez un doute ? Consultez au plus vite votre médecin ou votre sage-femme. Si vous n’êtes pas immunisée, vous pourrez alors être vaccinée avant d’être enceinte : vaccin Rougeole-Oreillons-Rubéole (ROR). Une grossesse doit être évitée dans les 2 mois suivant la vaccination.
Source : (cliquer sur l’image pour accéder au lien)
Rubéole
Rubéole
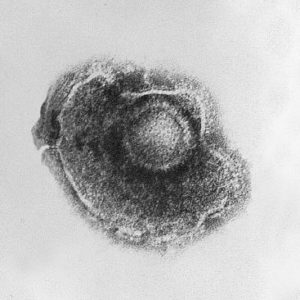
© Dr Erskine Palmer – BG Partin (CDC) / Wikimedia Commons
Varicelle
La varicelle est une maladie virale extrêmement contagieuse, due au virus varicelle-zona ou varicella-zoster virus (VZV), également appelé human herpesvirus 3 (HHV-3) de la famille des Herpès virus. Ce virus est aussi responsable du zona. Elle est fréquente et sans gravité lorsque l’on est enfant et se manifeste par de la fièvre et des boutons caractéristiques (en forme de petites cloques contenant un liquide transparent).
Cette infection peut toutefois présenter des conséquences graves pour vous et votre bébé si elle survient durant la grossesse. En France, 5 % des femmes enceintes ne seraient pas immunisées. Si vous contractez la varicelle au début de sa grossesse, le virus peut traverser la barrière placentaire et provoquer des déficiences chez l’enfant. Si vous contractez la varicelle juste avant ou pendant l’accouchement, le virus peut provoquer une maladie du système nerveux central chez l’enfant.
Si vous avez eu la varicelle ou si vous avez été vaccinée, vous êtes immunisé et vous ne pouvez pas être infectées par le virus pendant votre grossesse.
Si vous n’avez pas eu la varicelle antérieurement, la vaccination est recommandée pour les femmes en âge de procréer et pour les femmes à la suite d’une première grossesse, sous couvert d’une contraception efficace. La vaccination est contre-indiquée pendant la grossesse. Un test de grossesse négatif est nécessaire avant la vaccination et une contraception est nécessaire pendant les 3 mois qui suivent la vaccination.
Il est nécessaire de consulter le plus rapidement possible :
- En cas d’infection pendant les 6 premiers mois de la grossesse (varicelle congénitale).
- Si l’infection survient dans les jours qui précèdent ou qui suivent la naissance (varicelle néonatale).
Prévention de la varicelle :
Si vous n’êtes pas immunisée, évitez tout contact avec une personne malade.
Si vous avez été en contact avec une personne atteinte de la varicelle, parlez-en à votre médecin pour qu’il vérifie si vous êtes immunisée.
Si vous n’êtes pas immunisée, un traitement spécifique peut vous être prescrit soit par injection d’anticorps (immunoglobulines) spécifiques anti-varicelle, soit par un médicament antiviral car vous ne pouvez pas bénéficier de la vaccination.
Source : (cliquer sur l’image pour accéder au lien)
Varicelle de l’enfant
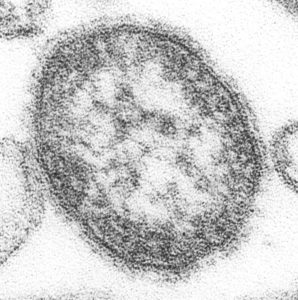
© Cynthia S Goldsmith – William Bellini, PhD (CDC) / Wikimedia Commons
Rougeole
La rougeole est une infection virale extrêmement contagieuse due à un virus de la famille des Paramyxovirus du genre Morbillivirus ou Measles virus (MV) qui circule entre les êtres humains. Elle se caractérise par une forte fièvre, une toux, une rhinopharyngite et une conjonctivite importantes, puis par une éruption cutanée. Ce n’est pas une maladie bénigne. Contrairement à ce que l’on entend souvent, la rougeole peut entraîner, à tout âge, de graves complications comme des encéphalites.
La plupart des adultes sont immunisés contre la rougeole, soit parce qu’ils l’ont déjà contracté, soit parce qu’ils ont été vaccinés contre la maladie. Toutefois, si vous n’êtes pas immunisée contre la rougeole, vous pourriez la contracter pendant la grossesse. Si vous avez la rougeole pendant votre grossesse, le risque de donner naissance à un bébé ayant un poids insuffisant à la naissance est plus élevé. Si vous contractez la rougeole peu avant l’accouchement, il y a un haut risque que votre nouveau-né contracte la maladie lui aussi, surtout s’il naît prématurément.
Chez la femme enceinte, la survenue d’une rougeole est grave. La rougeole peut être responsable de :
- Pneumopathie grave chez la mère.
- Anomalies fœtales.
- Naissance prématurée voire de décès du fœtus.
- Rougeole néonatale chez le nouveau-né si la maladie survient en fin de grossesse.
Aucun traitement spécifique n’est préconisé. Les antibiotiques sont inactifs et donc inutiles car c’est une maladie virale. « Les antibiotiques, utilisés à tort, ils deviendront moins forts. »
En revanche, le traitement des symptômes et un suivi médical sont nécessaires. La prise en charge de la fièvre est essentielle. En cas de rhinite, des lavages de nez sont utiles. En cas de conjonctivite, il est possible de nettoyer les yeux avec du sérum physiologique et des compresses stériles à usage unique. Un traitement antibiotique local est parfois nécessaire en cas de surinfection par une bactérie.
Prévention de la rougeole :
Le virus de la rougeole se transmet par l’air, lors de toux, éternuements, mouchage, ou par contact par des mains souillées. Il se transmet également par des objets contaminés par des sécrétions du nez ou de la gorge. Des mesures d’hygiène permettent de limiter sa propagation, mais la vaccination reste le meilleur moyen de se protéger contre la rougeole.
Vous pouvez être vaccinée avant d’être enceinte : vaccin Rougeole-Oreillons-Rubéole (ROR). Une grossesse doit être évitée dans les 2 mois suivant la vaccination. Comme pour la varicelle, il est préférable de se faire vacciner avant d’être enceinte.
 Pour en savoir plus :
Pour en savoir plus :
Affiche INPES (2011) : Épidémie de rougeole en France – cliquer ici
Source : (cliquer sur l’image pour accéder au lien)
Rougeole
Rougeole
Rougeole
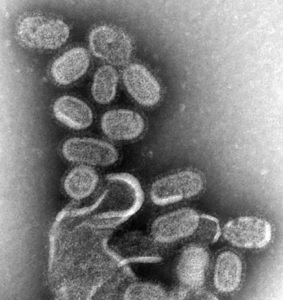
© Dr Terrence Tumpey (CDC) / Wikimedia Commons
Grippe
La grippe est une maladie infectieuse virale fréquente et contagieuse causée par trois virus à ARN de la famille des Orthomyxovirus et du genre Myxovirus influenzae A, B et C, touchant les oiseaux et certains mammifères dont le porc, le phoque et l’être humain. Elle se transmet par les postillons, la toux, les éternuements, etc… L’épidémie de grippe saisonnière survient chaque année en France entre les mois de décembre et d’avril. Environ 2,5 millions de personnes sont touchées chaque année.
Les principaux symptômes de la grippe sont : la forte fièvre (autour de 39°C), les maux de tête, les frissons, les courbatures, la toux, la fatigue, etc… qui disparaissent au bout de quelques jours. La plupart du temps, la grippe n’est pas grave. Chez les personnes vulnérables (personnes âgées, jeunes enfants et femmes enceintes), elle peut provoquer des complications respiratoires graves (pneumonie) avec un risque d’hospitalisation plus important. En revanche, la grippe contractée par la mère ne constitue pas un danger pour le fœtus sauf en cas de forte fièvre, qui peut parfois provoquer des contractions et un accouchement prématuré.
Dès l’apparition des premiers symptômes, la femme enceinte doit immédiatement consulter un médecin pour savoir s’il s’agit de la grippe ou non. Si le diagnostic est confirmé, le médecin prescrira un médicament antiviral, l’Oseltamivir (Tamiflu®), dans les 2 jours suivant l’apparition des premiers signes de l’infection afin d’éviter d’éventuelles complications graves.

© bearfotos / Freepik
G-GrippeNet :
G-GrippeNet est un projet de recherche dont le but est d’estimer la fréquence de la grippe chez les femmes enceintes et le nombre de femmes vaccinées contre la grippe pendant leur grossesse en France métropolitaine.
G-GrippeNet permet de participer activement à la surveillance de la grippe en France, de façon volontaire, anonyme et bénévole. Les données recueillies permettront de faire avancer la recherche sur la grippe afin de mieux protéger les femmes enceintes et leurs bébés.
Toutes les femmes enceintes résidant en France métropolitaine peuvent participer à G-GrippeNet. La participation à l’étude ne prend pas plus de 5 minutes par semaine. Il n’est pas nécessaire d’avoir la grippe pour participer, seule une adresse e-mail est nécessaire.
Une fois votre compte personnel créé sur le site via le bouton vert « S’inscrire », vous remplirez un premier questionnaire d’inclusion. Lorsque vous répondrez « oui » à la question « Êtes-vous enceinte ? », vous rejoindrez le projet G-GrippeNet. Chaque semaine, vous serez invité à remplir un questionnaire de symptômes grâce au lien reçu par mail. Un questionnaire supplémentaire sera également mis à votre disposition sur votre espace personnel pour que vous puissiez déclarer la fin de votre grossesse. En retour, vous recevrez chaque mois par mail une newsletter abordant un point santé sur la grossesse.
Source : (cliquer sur l’image pour accéder au lien)
G-GrippeNet
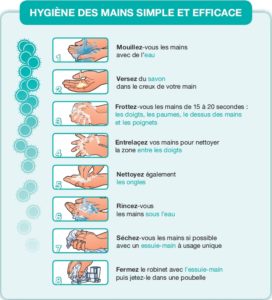 Prévention de la grippe :
Prévention de la grippe :
Quelques réflexes de prévention :
- Je me lave les mains plusieurs fois par jour.
- Si possible, j’évite de rendre visite à des personnes grippées ou enrhumées.
- Si je suis en contact avec une personne grippée ou enrhumée, j’évite certains gestes (serrer les mains, embrasser) et je me tiens, si possible, à une distance de 1 mètre.
- J’aère la pièce après son départ.
- En période d’épidémie, j’évite chaque fois que possible les endroits très fréquentés, les rassemblements de personnes (transport en commun, centres commerciaux, etc…).
Des gestes simples à l’efficacité démontrée pour limiter la transmission :
- Se laver les mains régulièrement avec de l’eau et du savon ou utiliser une solution hydro-alcoolique.
- Se couvrir la bouche dès que l’on tousse, éternue (dans sa manche ou dans un mouchoir à usage unique) et transmettre ce réflexe aux enfants.
- Porter un masque et limiter les contacts.
- Se moucher dans des mouchoirs à usage unique et les jeter.
- Éviter de serrer les mains, d’embrasser, de partager ses effets personnels (couverts, verre, brosse à dent, serviette de toilette, etc…), éviter les lieux très fréquentés (centres commerciaux, transports en commun) et éviter si possible d’y emmener les nourrissons et les enfants.
- Penser à aérer son logement chaque jour pour en renouveler l’air.
Mais le meilleur moyen de se protéger de la grippe est de se faire vacciner. Si vous êtes enceinte et de plus si vous souffrez d’un trouble médical sous-jacent, il est recommandé de se faire vacciner. Le vaccin contre l’influenza ou vaccin antigrippal peut être administré en toute sécurité tout au long de la grossesse.
En 2012, le Haut Conseil de la Santé Publique (HCSP) recommandait à toutes les femmes enceintes de se faire vacciner, quel que soit le trimestre de la grossesse. Inoffensif pour le fœtus, il protègerait même le nourrisson jusqu’à ses 6 mois, grâce aux anticorps maternels qui traversent la barrière placentaire.
L’Assurance Maladie prend intégralement en charge le vaccin antigrippal chez la femme enceinte. Le vaccin peut être prescrit par un médecin traitant, un gynécologue ou une sage-femme dès le mois d’octobre. L’organisme est protégé contre le virus environ 15 jours après la vaccination. Mieux vaut donc ne pas attendre le début de l’épidémie pour se faire vacciner.

 Pour en savoir plus :
Pour en savoir plus :
Affiche INPES (2008) : Comment se protéger des infections virales respiratoires – cliquer ici
Dépliant INPES (2010) : Limitons les risques d’infection – cliquer ici
Sources : (cliquer sur l’image pour accéder au lien)
Grippe
La grippe saisonnière
Grippe saisonnière
Cas particulier : Grippe A H1N1
La grippe A (H1N1) est une maladie respiratoire aiguë contagieuse provoquée par un virus de la grippe A de sous-type H1N1. Ce nouveau virus grippal, contient des gènes de plusieurs virus connus d’origine porcine, aviaire et humaine et est différent du virus A responsable de la grippe saisonnière d’origine humaine.
Les femmes enceintes doivent savoir qu’en cas de grippe par le virus A H1N1 l’affection peut être bénigne (comme pour la grippe saisonnière habituelle) mais qu’elle peut aussi entraîner une complication pulmonaire grave pour la maman comme pour le bébé. Ces complications sont plus fréquentes chez les femmes enceintes que dans la population générale. Selon les données scientifiques actuelles, la fréquence et la gravité de la grippe augmentent avec le terme de la grossesse aussi bien pour la future mère (problèmes respiratoires par surinfection accrue et par diminution des défenses immunitaires) que pour le fœtus (risque d’accouchement prématuré).
Pour en savoir plus :
Dossier CNGOF (2009) : Conduite à tenir en cas d’épidémie de grippe A H1N1 pour les femmes enceintes – Ce que les futures mamans doivent savoir… – cliquer ici
Fiche InVS (2009) : Risque de complications liées à la grippe pandémique A(H1N1) chez la femme enceinte – cliquer ici
Avis du HCSP (2011) : Actualisation des recommandations d’utilisation des antiviraux en période de circulation du virus de la Grippe A(H1N1) – cliquer ici
Source : (cliquer sur l’image pour accéder au lien)
Grippe pandémique chez la femme enceinte

© Emmanuel Boutet / Wikimedia Commons
Infection à Cytomégalovirus (CMV)
Le cytomégalovirus (CMV) humain ou human herpesvirus 5 (HHV-5) est un virus de la famille des Herpès virus. L’homme est son unique réservoir. Il s’agit d’une infection endémique passant le plus souvent inaperçues et sans variation saisonnière.
Après une primo-infection, la diffusion dans l’organisme se fait par voie hématogène, puis le virus reste à l’état latent dans l’organisme. Les réactivations ou récurrences sont possibles. En raison de l’existence de souches virales multiples, des réinfections peuvent survenir. La transmission est interhumaine par contact étroit, le virus étant présent dans la plupart des liquides biologiques (salive, urine, sperme, sécrétions vaginales, etc…).
Environ 1 à 4 % des femmes enceintes sont infectées par le CMV. Dans environ 50 % des cas, le CMV est transmis au fœtus. Sur l’ensemble des bébés infectés pendant la grossesse, 10 % d’entre eux ont des anomalies congénitales à la naissance et jusqu’à 15 % développent des troubles plus tard. Il existe une grande variabilité d’expression de l’infection fœtale à CMV pendant la grossesse. La transmission du CMV au fœtus peut n’entraîner aucune conséquence comme être à l’origine de séquelles neurosensorielles graves. Actuellement seules les infections fœtales et néonatales symptomatiques à CMV (environ 10 % des cas) sont reconnues, soit par la mise en évidence de signes échographiques importants, soit à la naissance en cas de tableau d’infection généralisée à CMV. À ce jour, la plupart des nouveau-nés infectés pauci et asymptomatiques (90 % des cas) ne sont pas détectés en prénatal ou postnatal.
Sont à risque le cerveau, les yeux, le foie, la rate, le sang et la peau, surtout si la mère contracte l’infection avant la 20ème semaine de grossesse. À long terme, les conséquences sont, entre autres, les suivantes :
- Déficience auditive
- Arriération mentale
- Retard du développement
- Déficience visuelle
L’infection à CMV est la principale infection fœtale responsable de déficit neurologique et sensoriel d’origine congénitale. On lui impute de nombreux cas de surdité et de retard des acquisitions. L’infection congénitale et les séquelles induites par l’infection surviennent plus fréquemment après une primo-infection en cours de grossesse mais une infection secondaire (réinfection ou réactivation) peut également être responsable de séquelles.
La survenue d’une infection à CMV en cours de grossesse nécessite la réalisation d’un bilan fœtal pour préciser si le fœtus est infecté (transmission maternofœtale de l’ordre de 30 %) et évaluer son pronostic. Actuellement et en l’absence de traitement, la seule alternative est l’interruption médicale de grossesse pour les formes de mauvais pronostic. Deux stratégies sont possibles dans le cadre du bilan : l’une non invasive reposant exclusivement sur l’échographie et l’IRM cérébrale fœtale et l’autre invasive, associant à l’imagerie la réalisation d’une amniocentèse pour confirmer l’infection fœtale. Une ponction de sang fœtal peut être aussi proposée dans le cadre de l’évaluation pronostique, la thrombopénie étant un marqueur indépendant de mauvais pronostic. Quelle que soit la stratégie choisie, l’évaluation pronostique devra être menée par une équipe pluridisciplinaire en concertation avec un centre pluridisciplinaire de diagnostic prénatal (CPDPN).
L’infection à CMV pose toujours de nombreux problèmes pendant la grossesse sans réel consensus sur le dépistage et la prise en charge de cette infection.
Prévention de l’infection à :
À l’heure actuelle, il n’existe aucun vaccin ou traitement contre le CMV. Si vous avez contracté la maladie, plusieurs moyens vous permettront de savoir si votre bébé en gestation a été infecté. L’amniocentèse permet de détecter la présence du virus, mais elle ne fournit aucune information sur sa sévérité. Si des signes visibles d’un retard du développement existent, ils apparaîtront éventuellement sur une échographie. Par ailleurs, il est possible d’évaluer l’état actuel du bébé au moyen d’analyses de sang.
C’est notamment dans les garderies et parmi les travailleurs de la santé que les risques d’une infection au CMV sont les plus élevés. Pour prévenir l’infection au CMV, lavez-vous les mains fréquemment. Les personnes qui sont à risque devraient porter des gants pour se prémunir contre la maladie.
Pour en savoir plus :
Plaquette CNGOF (2015) : Vous êtes enceinte ! Prévention du CMV (Cytomégalovirus) Quels précautions à prendre ? – cliquer ici
Source : (cliquer sur l’image pour accéder au lien)
Cytomégalovirus et grossesse
© Cynthia Goldsmith (CDC) / Wikimedia Commons
Maladie à virus Zika
Le virus Zika est un arbovirus (virus transmis par les insectes) membre de la famille des Flaviviridae du genre Flavivirus. Il tire son nom de la forêt de Zika en Ouganda où il a été identifié pour la première fois en 1947. Ce virus à ARN est transmis par la piqûre d’un moustique infecté principalement du genre Aedes. C’est par ailleurs, le seul arbovirus pour lequel une transmission sexuelle a été mise en évidence. Il circule dans de nombreux pays notamment en Amérique latine et dans les départements français d’Amérique (Guyane, Guadeloupe, Martinique) et à Saint-Martin.
Les symptômes apparaissent 3 à 12 jours après la piqûre de moustique et se manifestent de la manière suivante :
- Syndrome grippal (fièvre, maux de tête, courbatures).
- Conjonctivite avec douleurs oculaires et yeux rouges.
- Œdème des mains et des pieds.
- Éruption cutanée.
Dans une très grande majorité des cas, la maladie provoque peu de symptômes et guérit en 2 à 7 jours. Des complications neurologiques sont possibles chez certains malades.
Des malformations congénitales touchant essentiellement le système nerveux ont été observées chez des nouveau-nés dont la mère a été contaminée par le virus au cours de la grossesse.
Traitement :
Actuellement, il n’existe pas de vaccin pour prévenir l’infection par le virus Zika, ni de médicament spécifique pour soigner la maladie. Le traitement va consister à atténuer les symptômes douloureux, par la prise d’antalgiques (paracétamol). Il est important de bien boire pour assurer une bonne hydratation. La prise d’anti-inflammatoires et d’aspirine est contre-indiquée.
Conseils aux femmes enceintes ou ayant un projet de grossesse :
Si vous résidez dans les zones où le virus Zika est présent ou si vous devez vous y rendre, voici quelques conseils :
- Consultez un médecin pour une information adaptée et un suivi médical renforcé.
- Suivez les recommandations des autorités locales.
- Adoptez les mesures de protection individuelle contre les moustiques.
- N’ayez pas de relations sexuelles sans protection (préservatif) pendant la durée de votre grossesse.
- Si vous avez des symptômes évocateurs, consultez immédiatement.
- Si vous quittez la zone à risque, signalez à votre médecin votre séjour en zone d’épidémie.
Source : (cliquer sur l’image pour accéder au lien)
Maladie à virus Zika et grossesse

© sxc / Freepik
Infections Sexuellement Transmissibles (IST)
Pendant votre grossesse, vous n’êtes pas protégée des infections sexuellement transmissibles (IST). Certaines IST sont assez fréquentes et peuvent passer inaperçues (hépatite B, VIH, chlamydiose, gonococcie, syphilis, etc…).
Pour les femmes présentant un herpès génital, une surveillance médicale est nécessaire au 3ème trimestre de la grossesse.
Prévention des IST :
Si vous ou votre partenaire êtes concernés, utilisez un préservatif lors des rapports sexuels.
En cas de doute pour vous ou votre partenaire, n’hésitez pas à aborder ces questions avec votre médecin ou la sage-femme qui suit votre grossesse.
 Pour en savoir plus :
Pour en savoir plus :
Brochure INPES (2016) : Le livre des Infections Sexuellement Transmissibles – cliquer ici
Site Internet : Les IST – cliquer ici
Source : (cliquer sur l’image pour accéder au lien)
Grossesse et IST
Rédaction : Dr Jean-Louis SIMENEL et Sabine SIONVILLE (24/07/2017).
Mise à jour : Catherine LÉVÊQUE (25/05/2018).









