Médicaments
- Médicaments pendant la grossesse
- Médicaments contre la douleur
- Anti-inflammatoires non stéroïdiens (AINS)
- Médicaments contre la migraine
- Médicaments contre la toux
- Antibiotiques
- Corticoïdes
- Médicaments psychoactifs ou psychotropes
- Où trouver de l’aide ?

© phduet / Freepik
Médicaments pendant la grossesse
D’une manière générale, l’utilisation des médicaments doit être évitée au cours de la grossesse.
Une affection aiguë ou chronique peut amener le professionnel de santé à envisager la nécessité d’un traitement médicamenteux chez une femme au cours de sa grossesse.
Si un traitement s’avère nécessaire, c’est au prescripteur d’en évaluer le bénéfice/risque. La patiente ne devrait en aucun cas, prendre un médicament sans avoir préalablement pris conseil auprès d’un médecin, d’une sage-femme ou d’un pharmacien.
Une patiente peut également s’interroger sur le risque encouru par la prise de médicament.
En fonction de la période de la grossesse, certains médicaments sont susceptibles de provoquer des effets sur le développement embryo-fœtal. On distingue :
- Les effets tératogènes (malformatifs) : qui se traduisent par la survenue de malformations chez l’embryon lors de son développement in-utero liés aux expositions en début de grossesse (la période pendant laquelle le risque est maximal correspond au 1er trimestre de la grossesse).
- Les effets fœtotoxiques : qui se traduisent par un retentissement fœtal ou néonatal à type d’atteinte de la croissance ou de la maturation histologique ou de la fonction des organes en place (la période pendant laquelle le risque est maximal débute au 2ème trimestre de la grossesse).
- Les effets néonataux : qui sont liés le plus souvent à des expositions survenues en fin de grossesse ou pendant l’accouchement.
Sources : (cliquer sur l’image pour accéder au lien)
Médicaments et grossesse
MÉDICAMENTS (Recherche par nom de substance ou de spécialité)
Médicaments contre la douleur
L’approche du symptôme douloureux chez la femme enceinte doit être la même qu’en dehors de la grossesse. En fonction de l’intensité de la douleur et de son étiologie, un antalgique de palier 1, 2 ou 3 pourra vous être prescrit.
Rappelons qu’en cas d’exploration d’une douleur, aucun examen d’imagerie médicale standard n’est contre-indiqué durant la grossesse, quel qu’en soit le terme.
Antalgiques non opiacés (palier 1) :
Le paracétamol sera prescrit de préférence, quel que soit le terme de la grossesse. La plupart des Anti-Inflammatoire Non Stéroïdien (AINS) et l’aspirine à doses fortes (≥ 500 mg/jour) peuvent être utilisés ponctuellement pendant les trois premiers mois de grossesse. Tous les AINS et l’aspirine à doses fortes (≥ 500 mg/jour) sont formellement contre-indiqués à partir de la 24ème SA (6ème mois de grossesse).
Antalgiques opioïdes faibles (palier 2) :
Le dextropropoxyphène (Di-antalvic®) ou la codéïne (Codoliprane®) seront prescrits de préférence, quel que soit le terme de la grossesse.
Antalgiques opioïdes mixtes ou Antalgiques morphiniques (palier 3) :
La morphine sera prescrit de préférence, quel que soit le terme de la grossesse.
Sources : (cliquer sur l’image pour accéder au lien)
Antalgiques et grossesse
IMAGERIE (Recherchez dans le menu déroulant et cliquez sur OK)
Anti-inflammatoires non stéroïdiens (AINS)
Dès le début du 6ème mois de grossesse, vous ne devez jamais utiliser un Anti-Inflammatoire Non Stéroïdien (AINS), même de manière ponctuelle.
Quels sont les médicaments concernés par cette information ?
Tous les AINS sont concernés par cette information, c’est-à-dire :
- AINS classiques.
- Aspirine à partir de 500 mg / jour.
- Inhibiteurs de la cyclo-oxygénase 2 (COX-2).
Attention, certains médicaments courants ne s’appellent pas « aspirine », mais peuvent en contenir, associée ou non à d’autres substances. Lisez attentivement les notices et au moindre doute sur la nature et l’utilisation d’un médicament, parlez-en à votre médecin ou à votre pharmacien.
L’ensemble de ces AINS représentent une vaste classe de médicaments ayant tous le même mode d’action.
Dans quels cas un AINS pourrait m’être prescrit ?
Les AINS sont utilisés dans un grand nombre d’affections, pour soulager et/ou traiter :
- Fièvre.
- Rhumatismes, les douleurs articulaires, les douleurs lombaires.
- Traumatismes musculaires.
- Douleurs et inflammations du nez, de la gorge et des oreilles.
- Douleurs et inflammations dentaires.
- Douleurs et inflammations hémorroïdaires.
- Douleurs gynécologiques.
- Maux de tête, les migraines.
- et dans bien d’autres cas.
Si vous êtes dans l’un ou l’autre de ces cas pendant votre grossesse, ne prenez jamais un médicament sans en avoir parlé à votre médecin ou à votre pharmacien.
Les AINS sont-ils disponibles uniquement sur ordonnance ?
Non, il existe des AINS, couramment utilisés pour traiter des douleurs d’origines diverses et la fièvre, qui sont en vente libre dans les pharmacies. C’est le cas de l’aspirine (la plupart des médicaments qui en contiennent sont disponibles sans ordonnance) et de certains médicaments contenant :
- Kétoprofène (exemple : Toprec®).
- Ibuprofène (exemples : Actifed® Rhume, Advil®, Nurofen®, Rhinadvil®, Rhinathiol® Rhume, Spedifen®, Vicks® Rhume, etc…).
Faites également attention aux AINS qui sont disponibles sous forme de collyre, pommade, crème ou gel pour application locale. Bien que les doses employées soient généralement plus faibles, ces médicaments doivent faire l’objet des mêmes précautions d’emploi que les autres AINS. Lisez attentivement les notices des médicaments contenus dans votre armoire à pharmacie et en cas de doute parlez-en à votre médecin ou à votre pharmacien avant toute utilisation.
Quels sont les risques pour mon bébé avec cette famille de médicament ?
C’est l’action de ces médicaments sur les prostaglandines qui est responsable des effets sur le fœtus ou le nouveau-né. Ces effets concernent le :
- Cœur avec risque d’insuffisance cardiaque.
- Rein avec risque d’insuffisance rénale.
et peuvent entraîner le décès du bébé avant ou après la naissance.
Ces effets surviennent-ils quel que soit le moment de la grossesse / quelle que soit la dose ?
Non, ce risque apparaît à partir du début du 6ème mois de grossesse. Le risque de survenue de ces effets est alors d’autant plus important que la prise est proche de la date prévue pour l’accouchement, même s’il s’agit d’une prise très ponctuelle.
Que dois-je faire si j’ai pris un AINS alors que j’ai commencé mon 6ème mois de grossesse ?
Il faut que vous arrêtiez immédiatement de prendre le médicament concerné. Même si vous n’avez pris le médicament qu’une seule fois, prévenez et consultez très rapidement votre gynécologue ou votre médecin traitant car lui seul peut juger de la conduite à tenir. Dans des situations très particulières et très rares, il peut arriver que votre gynécologue, votre cardiologue ou votre médecin traitant vous prescrive ce type de médicament. Dans ce cas, respectez strictement l’ordonnance (traitement et surveillance) de votre médecin.
Je suis enceinte de moins de 5 mois et je n’ai pas commencé mon 6ème mois de grossesse : y a-t-il un risque pour le bébé si j’ai pris l’un de ces médicaments ?
Avant 12 SA (2 mois de grossesse révolus) : il n’y a pas de risque que ces effets soient observés. Il faut cependant se reporter à la notice du médicament que vous avez pris/prenez. Entre 12 et 24 SA (entre 2 mois et 5 mois de grossesse révolus) : un traitement ponctuel semble sans conséquence néfaste. En revanche, il est déconseillé de prendre un AINS au long cours. Toutefois, si vous êtes amenée à utiliser ce type de médicament, il est préférable d’en parler auparavant avec votre gynécologue, votre médecin traitant ou votre pharmacien, qui sont à même de tenir compte de :
- Type d’AINS.
- Dose prescrite.
- Durée de traitement.
Ils peuvent également vous proposer d’autres types de médicaments afin de soulager vos symptômes.
Mais dans tous les cas vous ne devrez plus prendre d’AINS après la fin du 5ème mois de grossesse.
Pour en savoir plus :
Fiche ANSM (2017) : Jamais d’anti- inflammatoires non stéroïdiens (AINS) à partir du début du 6ème mois de grossesse – Questions réponses Patients – cliquer ici
Sources : (cliquer sur l’image pour accéder au lien)
Rappel : Jamais d’AINS à partir du début du 6ème mois de grossesse – Point d’Information
Anti-inflammatoires non stéroïdiens et grossesse
Médicaments contre la migraine
Le plus souvent, la migraine s’améliore en cours de grossesse. Il faut distinguer le traitement de la crise et le traitement de fond.
RAPPEL
L’utilisation ponctuelle ou chronique de tous les AINS (y compris l’aspirine ≥ 500 mg/j et les inhibiteurs de cox-2) est formellement contre-indiquée à partir du début du 6ème mois de grossesse (24 SA).
Source : (cliquer sur l’image pour accéder au lien)
Anti-migraineux et grossesse
Médicaments contre la toux
Il existe plusieurs classes d’antitussifs, essentiellement les opioïdes légers, les antihistaminiques anticholinergiques et les médicaments à base de plantes.
EN PRATIQUE
- La codéine (Néocodion®) ou le dextrométhorphane (Tussidane®), opioïdes légers, sont les antitussifs les mieux connus chez la femme enceinte. Ils peuvent être utilisés quel que soit le terme de la grossesse dans le respect des posologies.
- On préférera les spécialités ne contenant qu’un seul principe actif.
- On évitera les antitussifs antihistaminiques anticholinergiques et les spécialités contenant des plantes.
Source : (cliquer sur l’image pour accéder au lien)
Antitussifs et grossesse
Antibiotiques
Les antibiotiques urinaires, les Céphalosporines et les Fluoroquinolones sont détaillés. Pour les autres antibiotiques, il faut consulter la fiche de chaque molécule.
Sources : (cliquer sur l’image pour accéder au lien)
Antibiotiques et grossesse
Anti-infectieux urinaires – Grossesse et allaitement
Céphalosporines et grossesse
Fluoroquinolones – Grossesse et allaitement
Corticoïdes
Les corticoïdes (glucocorticostéroïdes) sont utilisés par voie générale ou locale.
Certains corticoïdes ont une indication spécifique en obstétrique : prévention anténatale de la maladie des membranes hyalines (bétaméthasone = Célestène®, dexaméthasone = Dectancyl®).
En règle générale les effets indésirables systémiques des corticoïdes par voie locale sont rares à posologie usuelle en raison de leurs concentrations plasmatiques faibles.
EN PRATIQUE
Les corticoïdes peuvent être utilisés chez la femme enceinte et allaitante quels que soient leurs voies d’administration, leurs posologies et le terme de la grossesse.
Source : (cliquer sur l’image pour accéder au lien)
Corticoïdes en cours de grossesse et d’allaitement

© dertrick / Pixabay
Médicaments psychoactifs ou psychotropes
Prescrit et utilisé avec discernement, un médicament psychoactif permet d’atténuer ou de faire disparaître une souffrance psychique : anxiété, dépression, troubles du sommeil, maladie maniaco-dépressive, troubles délirants, etc… Un médicament psychoactif est prescrit par un médecin. Après examen, celui-ci établit un diagnostic et s’il l’estime nécessaire, détermine le traitement adapté à votre état de santé.
Les hypnotiques, les anxiolytiques, les antidépresseurs et les neuroleptiques ont une action sur le système nerveux central. Leur prise prolongée peut évoluer vers une pratique toxicomaniaque, détournée de son usage thérapeutique.
 Pour en savoir plus :
Pour en savoir plus :
Brochure ANPAA (2014) : L’essentiel sur… les Médicaments psychotropes – cliquer ici
Sources : (cliquer sur l’image pour accéder au lien)
Les médicaments psychoactifs
Médicament psychoactif : Qu’est-ce que c’est ?
Synthèse thématique : médicaments psychotropes
Médicaments psychotropes
Les effets des médicaments psychoactifs diffèrent selon leur composition chimique, les doses administrées et la sensibilité individuelle du patient et la catégorie à laquelle il appartient.
En prévision d’une grossesse :
- Programmer une consultation préconceptionnelle pour : reconsidérer l’opportunité d’une grossesse en cas de pathologie psychiatrique déséquilibrée et/ou de traitement psychotrope lourd et réévaluer le bien-fondé du traitement et le réajuster si besoin.
- Limiter autant que possible les associations de psychotropes en vue d’une grossesse.
- Utiliser les posologies minimum efficaces nécessaires à l’équilibre maternel.
En cours de grossesse :
- Ne pas arrêter brutalement un traitement par psychotrope(s) lors de la découverte d’une grossesse.
- Refaire le point sur la prise en charge régulièrement.
Source : (cliquer sur l’image pour accéder au lien)
Psychotropes et grossesse : les points forts
Les anxiolytiques ou tranquillisants et les hypnotiques ou somnifères :
Les tranquillisants diminuent l’angoisse et les manifestations de l’anxiété. Les somnifères sont destinés à provoquer et/ou maintenir le sommeil. Les plus prescrits, notamment pour des durées longues, appartiennent à la famille des benzodiazépines, connue pour le risque de dépendance physique et psychique qu’ils entraînent. Ils sont parfois utilisés de façon toxicomaniaque à doses massives ou en association avec d’autres produits.
Sources : (cliquer sur l’image pour accéder au lien)
Anxiolytiques et grossesse
Hypnotiques et grossesse
Les neuroleptiques ou antipsychotiques :
Ils relèvent de prescriptions psychiatriques, notamment pour le traitement des psychoses. Ils n’entraînent pas de dépendance.
Source : (cliquer sur l’image pour accéder au lien)
Neuroleptiques/antipsychotiques et grossesse
Les antidépresseurs :
Ils sont prescrits dans le traitement de la dépression. Ils peuvent entraîner des effets indésirables : perte de vigilance, somnolence, excitation. Ils n’entraînent pas de dépendance physique.
Source : (cliquer sur l’image pour accéder au lien)
Antidépresseurs – Grossesse et allaitement
Les thymorégulateurs :
L’acide valproïque (Dépakine®) est utilisé dans le traitement de l’épilepsie. Le divalproate de sodium (Dépakote®) et le valpromide (Dépamide®) sont utilisés dans les troubles bipolaires et se métabolisent tous les deux en acide valproïque. Tout traitement doit faire l’objet d’un accord de soins.
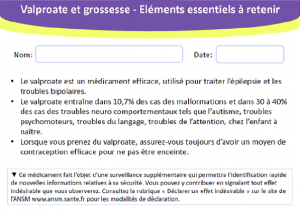 Contre-indication des médicaments à base de valproate utilisés en psychiatrie chez la femme enceinte et la femme en âge de procréer sans contraception efficace. Toutes les mesures doivent être mises en œuvre pour éviter une grossesse sous acide valproïque, valproate de sodium (Dépakine®), divalproate de sodium (Dépakote®) ou valpromide (Dépamide®) du fait d’un risque de syndrome polymalformatif dans 9 à 15 % des cas en moyenne.
Contre-indication des médicaments à base de valproate utilisés en psychiatrie chez la femme enceinte et la femme en âge de procréer sans contraception efficace. Toutes les mesures doivent être mises en œuvre pour éviter une grossesse sous acide valproïque, valproate de sodium (Dépakine®), divalproate de sodium (Dépakote®) ou valpromide (Dépamide®) du fait d’un risque de syndrome polymalformatif dans 9 à 15 % des cas en moyenne.
Pour en savoir plus :
Carte ANSM (2017) : Valproate et grossesse – Éléments essentiels à retenir – cliquer ici

 Épilepsie
Épilepsie
Brochure d’information patiente ANSM (2017) : Traitement par Dépakine® (valproate de sodium), Depakine Chrono® (valproate de sodium + acide valproïque), Micropakine® (valproate de sodium + acide valproïque) et génériques – cliquer ici
Formulaire d’accord de soins ANSM (2017) : Traitement des patientes épileptiques (spécialités Dépakine®, Depakine Chrono®, Micropakine® et génériques) – cliquer ici

 Trouble bipolaire
Trouble bipolaire
Brochure d’information patiente ANSM (2017) : Traitement par Dépakote® (divalproate de sodium) ou Dépamide® (valpromide) – cliquer ici
Formulaire d’accord de soins ANSM (2017) : Épisode maniaque du trouble bipolaire (spécialités Dépakote® et Dépamide®) – cliquer ici
Les autres thymorégulateurs les mieux connus en cours de grossesse sont les suivants :
- La lamotrigine (Lamictal®) (cliquez ici).
- La quétiapine (Xeroquel®) (cliquez ici).
- L’olanzapine (Zyprexa®) (cliquez ici).
- L’aripirazole (Abilify®) (cliquez ici).
- La rispéridone (Risperdal®) (cliquez ici).
En cas d’inefficacité ou de mauvaise tolérance de ces molécules, on pourra envisager en 2ème intention :
- Le lithium (Teralithe®, Neurolithium®), traitement de référence dans les troubles bipolaires : augmentation de la fréquence des cardiopathies pour des expositions entre 5 et 9 semaines d’aménorrhée (cliquez ici).
- La carbamazépine (Tégrétol®) dans le traitement de l’épilepsie, des troubles bipolaires et de la douleur : données très nombreuses ne montrant pas d’augmentation de la fréquence globale des malformations, mais une augmentation des spina bifida avec un risque individuel qui reste faible et qui concerne les expositions pendant les deux premiers mois de grossesse (cliquez ici).
Sources : (cliquer sur l’image pour accéder au lien)
Contre-indication des médicaments à base de valproate utilisés en psychiatrie chez la femme enceinte et la femme en âge de procréer sans contraception efficace – Communiqué 06/07/2017
Acide valproïque
État des connaissances sur l’acide valproïque
Thymorégulateurs et grossesse
Antiépileptiques et grossesse
Où trouver de l’aide ?
Si vous vous posez des questions sur la prise d’un médicament, n’hésitez pas à en parler aux professionnels qui suivent votre grossesse.
Vous pouvez avoir recours au téléphone ou à Internet. « Drogues info service » est à votre disposition pour répondre à vos questions et pour vous aider dans votre réflexion. Vous pouvez joindre anonymement l’un de nos écoutants par téléphone tous les jours de 08h00 à 02h00 du matin au 0 800 23 13 13, appel gratuit depuis un poste fixe (au 01 70 23 13 13 depuis un portable) ou par chat.
Les Centres de Soins, d’Accompagnement et de Prévention en Addictologie (CSAPA), permettent de faire le point avec un professionnel sur votre consommation de médicaments et proposent une prise en charge personnalisée.
Annuaires : (cliquer sur l’image pour accéder au lien)
Adresses utiles
Annuaire régional (27 et 76) : conduites addictives

Pour en savoir plus :
ARS (2016) : Liste des Centres de Soins, d’Accompagnement et de Prévention en Addictologie (CSAPA) en Normandie – cliquer ici
Réseau « Addict’ O Normand » (2016) : Annuaire (27 et76) – cliquer ici
Sources : (cliquer sur l’image pour accéder au lien)
Contacter « Drogues info service »
L’aide spécialisée ambulatoire
Structures spécialisées en addictologie
Rédaction : Dr Jean-Louis SIMENEL et Sabine SIONVILLE (20/07/2017).





