Trisomie 21 (T21)
© Myriams-Fotos / Pixabay
Dépistage
Le dépistage individuel de la trisomie 21 consiste à mesurer le risque « faible » ou « élevé » que le fœtus soit porteur de trisomie 21 pour la grossesse en cours.
Deux examens sont réalisés :
- Une prise de sang de la femme enceinte : marqueurs sériques du 1er trimestre (ou à défaut marqueurs sériques du 2ème trimestre).
- Une échographie du fœtus au 1er trimestre réalisée impérativement entre 11 et 13 semaines d’aménorrhées (SA) + 6 jours avec la mesure de la clarté nucale (CN) par un échographiste agréé.
© sxc / Freepik
Pour en savoir plus :
Annuaire [Dépistage de la Trisomie 21] – cliquer ici
Page [Examens biologiques] – cliquer ici
Page [Échographies] – cliquer ici
Ces deux examens sont sans risque pour la grossesse.
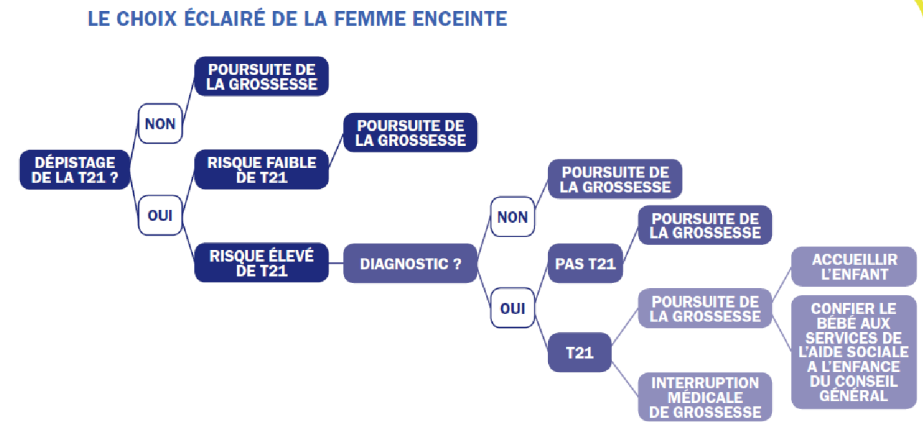
Le dépistage de la trisomie 21 n’est pas obligatoire et nécessite un consentement écrit.
En effet, dans tous les cas vous avez le choix :
- de demander la réalisation ou non du dépistage de la trisomie 21,
- de demander ou non le diagnostic si le risque de trisomie 21 est élevé,
- de changer d’avis à tout moment.
La procédure préconisée est le dépistage combiné du 1er trimestre reposant sur la mesure échographique de la clarté nucale et le dosage des marqueurs sériques du 1er trimestre.
Le dépistage peut également être réalisé plus tard au cours de la grossesse par un dépistage séquentiel intégré (marqueurs sériques du 2ème trimestre de grossesse + mesure échographique de la clarté nucale au 1er trimestre) ou un dépistage par les marqueurs sériques seuls du 2ème trimestre de grossesse.
Le résultat est rendu et expliqué par le professionnel de santé qui a prescrit l’examen. Ce résultat mesure le risque, pour le fœtus, d’être atteint de trisomie 21.
- Si le risque est au-dessus de 1/250 (« 1 sur 250 »), il est considéré comme « élevé ».
- Si le risque est au-dessous de 1/250, il est considéré comme « faible ».
Un risque « élevé » ne signifie pas que le fœtus soit forcément atteint de trisomie 21. A l’issue du dépistage, lorsque le risque estimé est ≥ 1/250, une confirmation diagnostique par un caryotype fœtal est proposée par la réalisation d’une biopsie de trophoblaste (prélèvement de cellules du placenta à partir de 11 semaines d’aménorrhée) ou une amniocentèse (prélèvement de cellules du liquide amniotique à partir de 15 semaines).
Le caryotype permet parfois de faire le diagnostic d’autres maladies chromosomiques que la trisomie 21, il ne permet pas de dépister les malformations, ni les maladies portant sur les gènes.
Pour en savoir plus :
Page [Diagnostic prénatal] – cliquer ici
Infographie HAS (2011) : Mise en œuvre des nouvelles stratégies de dépistage de la trisomie 21 – cliquer ici
Brochure CFEF, CNGOF, CNSF, FNMR et SFR (2014) : Information destinée aux femmes enceintes sur la possibilité de recourir, à leur demande, au dépistage prénatal de la trisomie 21 – cliquer ici
Sources : (cliquer sur l’image pour accéder au lien)
Arrêté du 23 juin 2009 relatif à l’information, à la demande et au consentement de la femme enceinte à la réalisation d’une analyse portant sur les marqueurs sériques maternels et à la réalisation du prélèvement et des analyses en vue d’un diagnostic prénatal in utero prévues à l’article R. 2131-1 du code de la santé publique – cliquer ici
Arrêté du 23 juin 2009 fixant les règles de bonnes pratiques en matière de dépistage et de diagnostic prénatals avec utilisation des marqueurs sériques maternels de la trisomie 21 – cliquer ici
Stratégies de dépistage de la trisomie 21 : impact et mise en œuvre (31/10/2011)
Mise en place du test ADN
Dans le cadre du dépistage de la Trisomie 21, il est recommandé d’inclure désormais des tests ADN en complément du dépistage du 1er trimestre concernant les femmes enceintes présentant un certain niveau de risque déterminé après une première série d’examens (échographie et prise de sang).
L’arrêté qui permet le remboursement de ces tests à partir du 18 janvier 2019 a été publié.
Arrêté du 14 décembre 2018 modifiant l’arrêté du 23 juin 2009 modifié fixant les règles de bonnes pratiques en matière de dépistage et de diagnostic prénatals avec utilisation des marqueurs sériques maternels de trisomie 21 – cliquer ici
En France, toutes les femmes enceintes qui le souhaitent ont la possibilité de faire un dépistage de la trisomie 21. Ce dépistage a évolué depuis janvier 2019, avec la prise en charge par l’assurance maladie, d’un nouvel examen : le test ADN libre circulant (LC) dans le sang maternel.
Pour accompagner ces changements, la HAS propose un document d’information pour les femmes enceintes afin de garantir leur libre choix concernant ce dépistage.
La brochure explique ce qu’est le dépistage de la trisomie 21, les différents éléments à prendre en compte (la mesure de la clarté nucale du fœtus, le dosage de marqueurs sériques et l’âge de la mère), les différentes étapes du dépistage, comment lire les résultats des examens et propose des ressources utiles pour en savoir plus.
- Au cours de la première consultation prénatale, le prescripteur informe de la possibilité de réaliser (ou non) un dépistage de la trisomie 21. Il rappelle que le choix de le faire appartient à la femme et qu’à chaque étape, celle-ci peut renoncer à poursuivre, ou même interrompre, si elle le souhaite, le processus de dépistage. Le prescripteur explique aussi les modalités de ce dépistage).
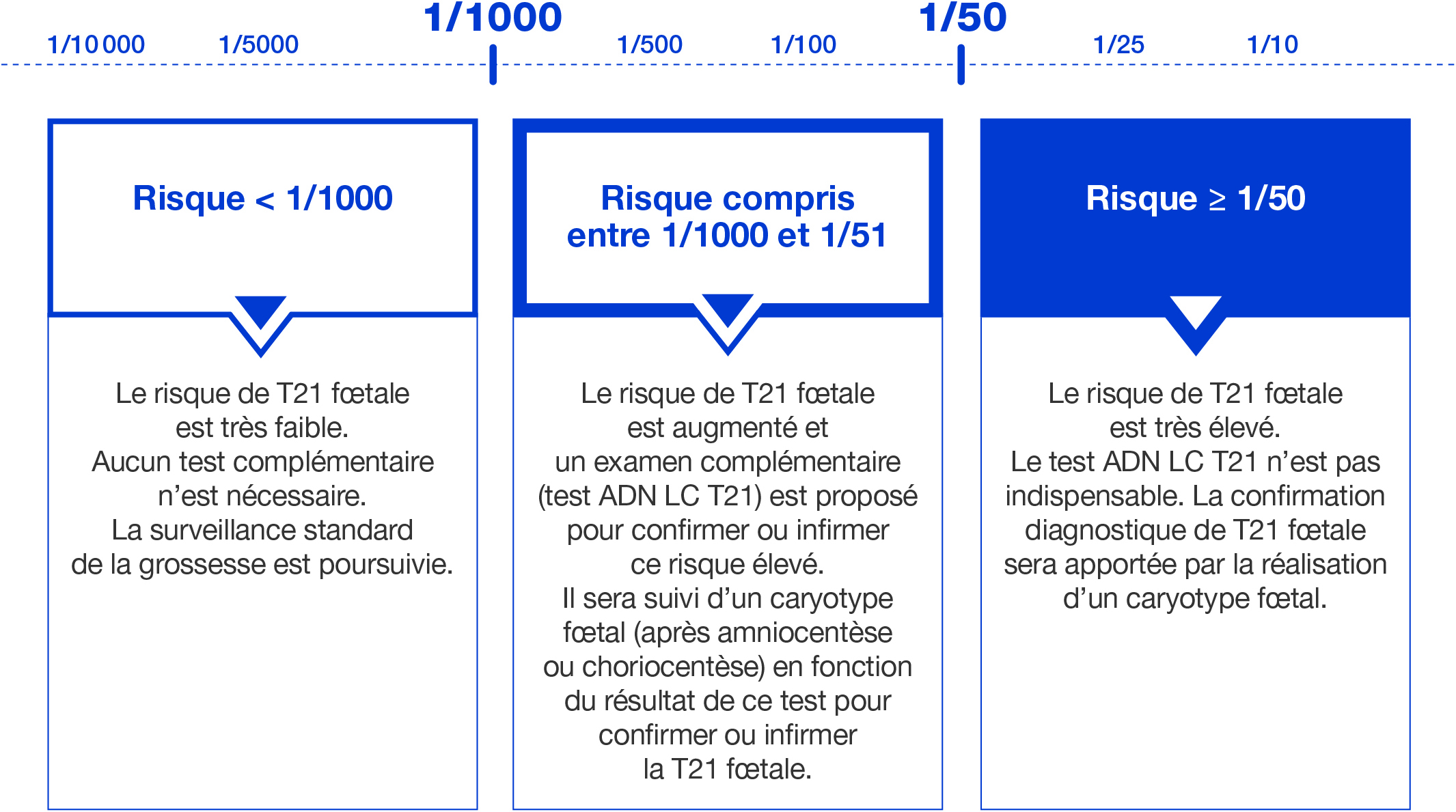
- Dès réception des résultats du calcul du niveau de risque de T21 fœtale, le prescripteur informe la femme sur les modalités de poursuite de la procédure de dépistage selon le niveau de risque calculé : arrêt de la procédure de dépistage, test ADN LC T21, ou caryotype fœtal.
- Cette information est très sensible, les termes « test positif » ou « test négatif » pouvant être mal interprétés par des non professionnels, il a été décidé d’exprimer le risque de T21 fœtale par une valeur numérique de niveau de risque : < 1/1000, compris entre 1/1000 et 1/50, ≥ 1/50 (cf. ci-dessous).
- Pour les femmes ayant eu un caryotype fœtal et si le diagnostic de trisomie 21 est confirmé, le couple est informé qu’il a le choix de poursuivre ou d’interrompre la grossesse. Le professionnel de santé oriente la femme enceinte vers une consultation spécialisée dans un centre pluridisciplinaire de diagnostic prénatal (CPDPN) et vers une consultation de conseil génétique.
- Si le prescripteur ne suit pas cliniquement la grossesse, il lui est recommandé de préciser au laboratoire le nom du médecin référent de la patiente afin que le laboratoire transmette les résultats à ce médecin en parallèle.
Pour en savoir plus :
Brochure HAS (2018) : Le dépistage de la trisomie 21 – cliquer ici
Infographie HAS (2019) : Le dépistage de la trisomie 21 – cliquer ici
Sources : (cliquer sur l’image pour accéder au lien)
Trisomie 21 – Les tests ADN libre circulant intégrés dans le dépistage (17/01/2019)
Trisomie 21 – Un dépistage plus performant et moins invasif (22/01/2019)

© CNGOF
Qu’est-ce que la trisomie 21 ?
La trisomie 21 ou « syndrome de Down » est due à la présence d’un chromosome supplémentaire dans les cellules. Habituellement, chaque cellule du corps humain comporte 46 chromosomes répartis par paires. Dans la trisomie 21, il y a un chromosome excédentaire à la paire 21 donc 47 chromosomes au total.
Après la naissance, l’existence d’une trisomie 21 peut être suspectée par exemple sur l’aspect caractéristique du visage ou sur la constatation d’une malformation. La certitude de la maladie ne peut être acquise que par la réalisation du caryotype de l’enfant.
Lorsque que le diagnostic de trisomie 21 est confirmé, cette situation nécessite de se faire accompagner, de prendre le temps de la réflexion, de s’informer sur la trisomie 21 et sur les possibilités de prise en charge des personnes qui en sont atteintes.
Il existe plusieurs possibilités :
- poursuivre la grossesse et accueillir l’enfant,
- poursuivre la grossesse et confier le bébé aux services de l’aide sociale à l’enfance du conseil général,
- demander une interruption médicale de grossesse (IMG) après avis d’un centre pluridisciplinaire de diagnostic prénatal (CPDPN).
Pour aider à construire leur choix, le couple a la possibilité de rencontrer :
- les professionnels de santé qui les entourent (gynécologue-obstétricien, radiologue, sage-femme, médecin généraliste, pédiatre, généticien, psychologue, etc…),
- les membres du centre pluridisciplinaire de diagnostic prénatal qui existe dans chaque région et au sein duquel tous les professionnels cités ci-dessus travaillent en équipe,
- des associations spécialisées et agréées dans l’accompagnement des patients atteints de trisomie 21 et de leur famille.
Pour en savoir plus : (cliquer sur l’image pour accéder au lien)

Source : (cliquer sur l’image pour accéder au lien)
Dépistage prénatal de la Trisomie 21
Rédaction : Dr Jean-Louis SIMENEL et Sabine SIONVILLE (31/05/2017).
Mise à jour : Catherine LÉVÊQUE (28/08/2018) et (19/02/2019).


